

中風多年來一直是台灣的主要死亡原因之一,嚴重威脅著台灣民眾的生命與健康。2010年台灣有10,134人因腦血管疾病而死亡, 65歲以上人口之盛行率為每千人33.7至42.5;隨著高齡社會來臨,老年人口逐年增加,所以腦中風病患的數目也將會大幅增加,經建會於2006年發布65歲以上之人口預計於2030年會成長到18.4%,由此可見民眾的身體健康深受腦血管疾病的困擾。
由台灣腦中風登錄的資料可看到,梗塞性腦中風加上暫時性腦缺血病患占全部登錄人數的百分之80以上,這百分之80的病患從發病到院就醫時間的中位數為5.5小時(1.8-19.9小時),而亞東紀念醫院腦中風病患從發病到院所須時間竟高達34小時。
2002年台灣正式開始使用rt-PA治療急性缺血性腦中風。但靜脈血栓溶解治療的限制是必須在腦中風發生的三小時之內使用,對於NIHSS較高(大於20) 的梗塞性中風的病患及大血管阻塞的病患再灌通率都不甚理想。過去很多小型研究已證實動脈血栓溶解治療比靜脈血栓溶解治療有較高的再灌通率,配合氣球擴張術、支架置放及血栓抽吸術,可以增加再灌通率並降低出血等併發症。但動脈血栓溶解治療所須使用之技術、人力及設備相對靜脈血栓溶解治療也較多,並非一般醫院可以提供。
亞東醫院從2001年開始構想有關動脈血栓溶解治療的模式,「腦中風再灌流團隊」結合神經科、心血管中心、影像醫學部、急診部、加護病房各科部精英二十四小時待命。只要臨床懷疑是急性缺血性腦中風,發生時間明確大於3小時而小於5小時 、腦幹中風發生時間小於11小時,且臨床上神經功能障礙惡化,腦部斷層沒有顱內出血,年齡在18歲到75歲之間。若接受靜脈血栓溶解治療後臨床神經功能障礙沒有改善或惡化,且腦部計算機斷層血管攝影有大血管阻塞及灌流量攝影有明顯的缺血範圍,時間仍在5小時(中腦動脈循環)或11小時(後腦動脈循環)內測進行動脈再灌流治療。而2010年底,台灣引進彼娜波-紐諾顱內匯入系統(penumbra system) 把內頸動脈、中大腦動脈- M1 和M2 段、基底動脈和脊椎動脈等大血管阻塞性中風的治療時間延長到8小時,而排除條件大致與靜脈血栓溶解治療相同。
從2002年第一例動脈血栓溶解及氣球擴張術治療,到2010年共進行92例急性缺血性腦中風的血管攝影並完成61例動脈再灌流治療,阻塞位置分佈內頸動脈共25處、中大腦動脈共42處、基底動脈共13處、脊椎動脈共11處。藥物動脈血栓溶解共26例(12例使用Urokinase,14例使用r-tpa,其中2例為靜脈血栓溶解治療後接受動脈血栓溶解治療)、39例使用氣球擴張術治療、9例使用支架置放、10例使用自體血液再灌流及7例血栓抽吸術(含1例使用彼娜波-紐諾顱內匯入系統)。再灌流率方面,共有31例經動脈再灌流治療後回復到TICI2或3級。復元狀況,動脈再灌流治療把原本高達百分之95的mRS 4或5級,降到百分之73(mRS 4、5、6);平均NIHSS由治療前22分降到17分。
「Time is Brain」,不論是3小時內的靜脈血栓溶解治療,或6 到12小時的動脈再灌流治療,重要還是如何教育民眾早期察覺腦中風的症狀並作出正確的決定,提高發病兩小時內到院的人數,才能提升治療的機會。
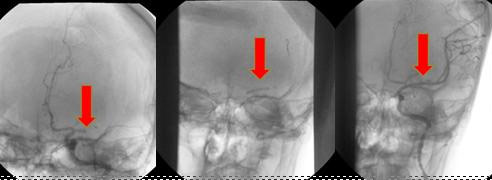
圖一、32歲女性接受二尖瓣置換術後3天突然失語及右側肢體乏力,NIHSS30分。因正使用肝素輸液(Heparin Infusion) 而被靜脈血栓溶解治療排除,病患接受血管攝影發現左側中腦動脈(M1) 阻塞,並進行動脈內氣球擴張論治療,出院時NIHSS回復到0分。
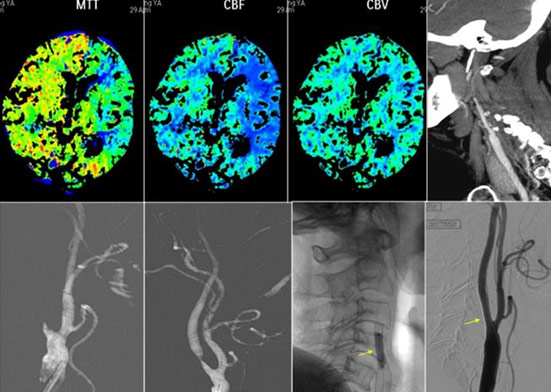
圖二、76歲男性,突然失語及右側肢體乏力,NIHSS9分並接受靜脈血栓溶解治療後,NIHSS惡化到23分。計算機斷層灌流量攝影及血管攝影顯示有左側內頸動脈阻塞及左側中腦動脈狹窄。病患接受5mg r-tpa動脈血栓溶解治療後,左側內頸動脈仍有百分之90以上狹窄,再用支架置放使TICI回復到3。病患出院時NIHSS回復到6分、mRS 1,三個月後的NIHSS為0分、mRS0